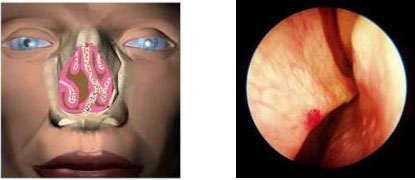
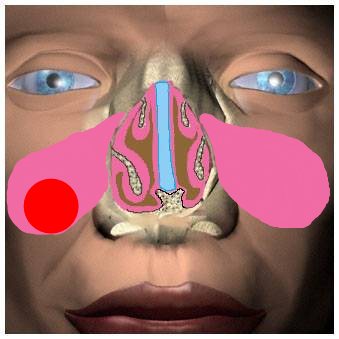
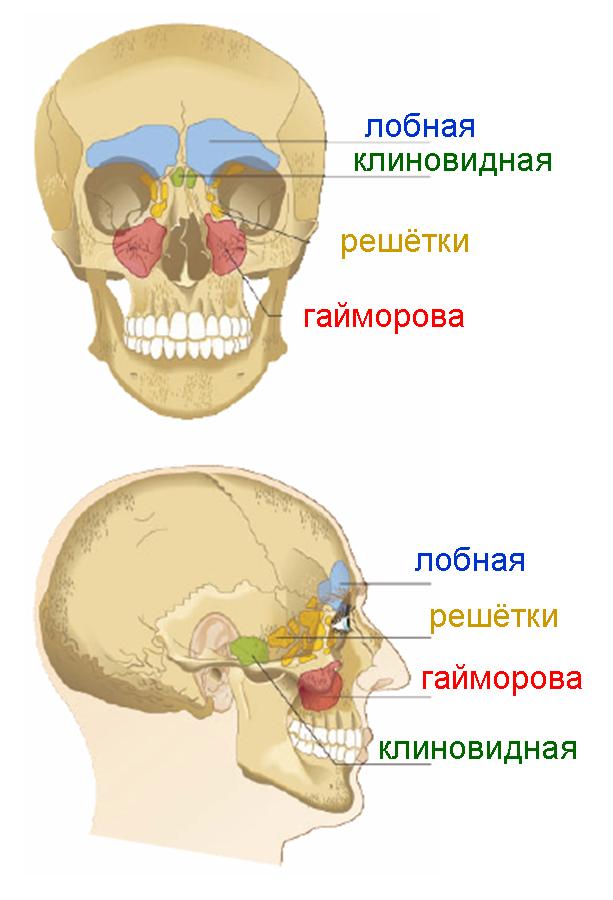
Підрядні пазухи носа – це порожнини в кістках черепа, які через невеликі отвори (соустя) пов’язані з порожниною носа. Біологічна роль цих пустот полягає в зменшенні маси черепа, крім того, вони є резонаторами та надають голосу кожної людини свій неповторний тембр.
Поліпи утворюються не просто так. Це реакція слизової оболонки на хронічне подразнення. Процес утворення поліпів можна образно порівняти з появою пухиря і мозолі на нозі при носінні незручного взуття.
Розрізняють декілька придаткових пазух:
- Ґрати (лабіринт ґратчастої кістки) – безліч дрібних порожнин в товщі ґратчастої кістки.
- Гайморові пазухи (верхньощелепні пазухи) – за ім’ям вченого-медика, який вперше описав її).
- Клиноподібна пазуха.
Пазухи – це не замкнуті порожнини!
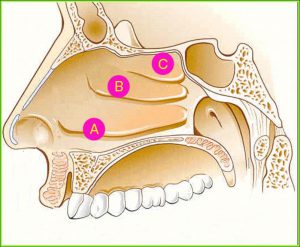
Образно пазуху можна представити у вигляді пляшки з вузькою шийкою, е це горлечко “відкривається” в просвіт порожнини носа. Горлечка, а по науковому соустя всіх пазух, крім клиноподібної, відкриваються в одне певне місце – під середню носову раковину.
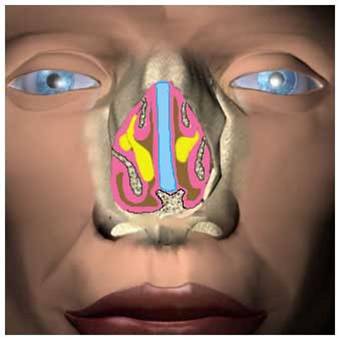
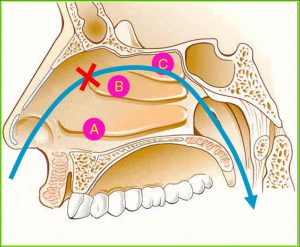
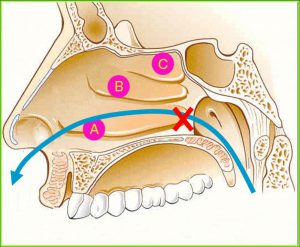
Подивіться як це виглядає на схемі на прикладі гайморових і лобних пазух.
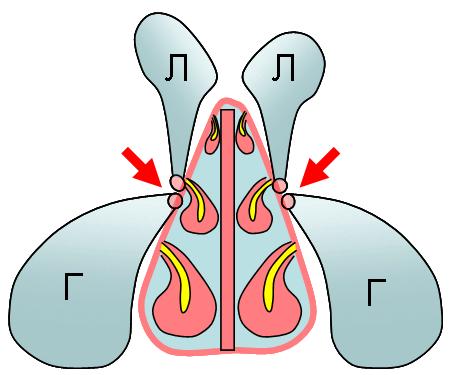
Гайморові пазухи (Г) мають вивідне сполучення зверху, а лобові пазухи (Л) – знизу, це як би перевернуті догори дном пляшки.
Ця схема, звичайно ж спрощеною. У житті все трохи складніше …
Навіщо це треба?
Кожна пазуха зсередини покрита слизовою оболонкою, такою ж, як і порожнина носа. Слизова оболонка, незважаючи на гадану ніжність і вразливість – це найпотужніший захисний бар’єр, непроникний для більшості інфекцій. Для природи немає кращого способу захистити будь-якої вразливий орган, ніж покрити його слизовою оболонкою. А таких органів в безпосередній близькості до носа – більш ніж достатньо: головний мозок, очниці, великі судини і нерви.
Слизова оболонка виробляє слиз, який містить цілий ряд захисних речовин, що нейтралізують мікроби. Процес утворення слизу постійний, тому він повинен постійно відводиться. Для цього і потрібні соустя – через них слиз відводиться в порожнину носа.
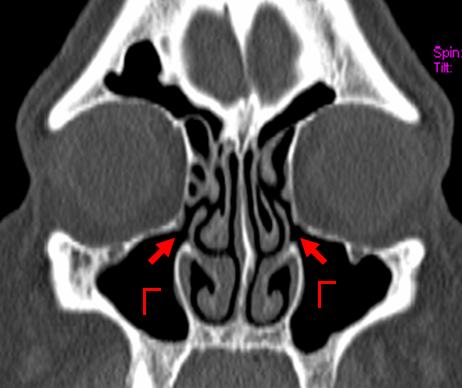
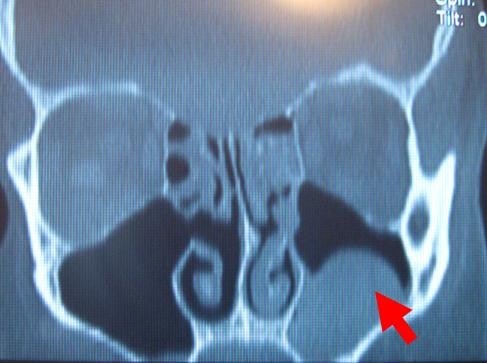
Мал. 3 Комп’ютерна томографія придаткових пазух носа. Стрілки показують на вивідні соустя гайморових пазух.
Причому відводиться він не “самопливом”. Поверхня слизової оболонки покрита мікроскопічними віями. Ці вії знаходяться в постійному русі і саме вони просувають слиз у напрямку до сполучення пазухи.
Коли людина хворіє на респіраторну вірусну інфекцію, секреція слизу в носі і в пазухах зростає. Якщо сполучення пазухи має достатній діаметр (для великих пазух це 2,5-3 мм), слиз встигає повністю евакуюватися і не накопичується в пазусі.
Якщо ж розмір соустя виявиться менше необхідного, слиз не зможе вийти і пазуха починає нею заповнюватися. З’являється відчуття тиску і розпирання в проекції пазухи.
Існує 3 причини, за якими сполучення пазухи може бути звужене:
- Сильний набряк слизової оболонки, що оточує сполучення (характерно для деяких респіраторних вірусних інфекцій).
- Індивідуальні анатомічні особливості (природно вузьке сполучення).
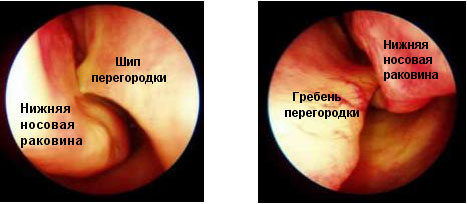
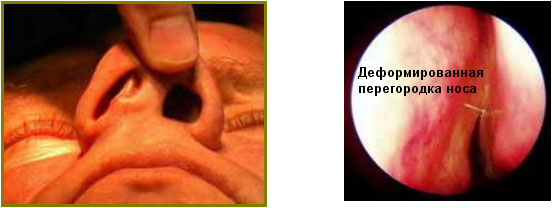
- Об’ємний патологічний процес в зоні соустя: поліп або пухлина, гіпертрофія середньої раковини, викривлення перегородки носа в верхньому відділі.
Хоча носовий слиз і являє собою коктейль з антимікробних речовин, але при застої слизу їх активність знижується і він перетворюється в живильний “бульйон” для мікроорганізмів, чим останні неодмінно користуються. При приєднанні мікробної інфекції слиз перетворюється на гній – він мутніє, набуває неприємного запаху.
Ось так виходять основні симптоми запалення в пазусі – біль в проекції пазухи, гнійні виділення з носа, інтоксикація (підйом температури тіла, слабкість)
Запалитися може як одна, так і декілька пазух. Запалення гайморової пазухи називають гайморит, лобової пазухи – фронтит, ґратчастоголабіринту – етмоїдит, клиноподібної пазухи – сфеноїдит.
ДІАГНОСТИКА:
Головне завдання, яке необхідно вирішити при обстеженні пацієнтів з синуситами, це дізнатися через що сталася закупорка соустя. Яка з трьох причин (див. вище) звуження співустя пазухи є у даного конкретного пацієнта. Від цього залежить алгоритм лікування та прогноз.
Якщо запалення в пазусі викликано причиною №1 (набряком слизової оболонки, що оточує сполучення), то в переважній більшості випадків переможного результату вдається досягти медикаментозно, без проколів та інших інвазивних маніпуляцій. Якщо причинами №2 і №3 – будьте впевнені, що без хірургічного розширення соустя неможливо досягти нормального дренажу пазухи і, відповідно, довгострокового результату. Будь-яка застуда може спровокувати нове загострення. Така людина може страждати від синуситу (гаймориту, фронтиту, етмоїдиту або сфеноїдиту) все життя, стаючи постійним “клієнтом” ЛОР-лікарів.
Першим етапом проводиться діагностична ендоскопія носа. Ендоскопія дозволяє під 30-кратним збільшенням розглянути всі структури порожнини носа, підійти до місця виходу соустій і побачити, чи є виділення з пазух і чи є в порожнині носа щось, що утрудняє відтік з-під середньої раковини.
Для того, щоб побачити, що діється всередині самої пазухи і простежити весь вивідний шлях з пазухи, проводиться комп’ютерна томографія придаткових пазух носа. Це рентгенівське дослідження. Однак на відміну від традиційного рентгенівського знімка, комп’ютерний томограф дозволяє виконувати тривимірне сканування досліджуваної ділянки тіла і отримувати зображення з високою роздільною здатністю. Зображення, отримані за допомогою томографа мають ні з чим незрівнянну діагностичну цінність.
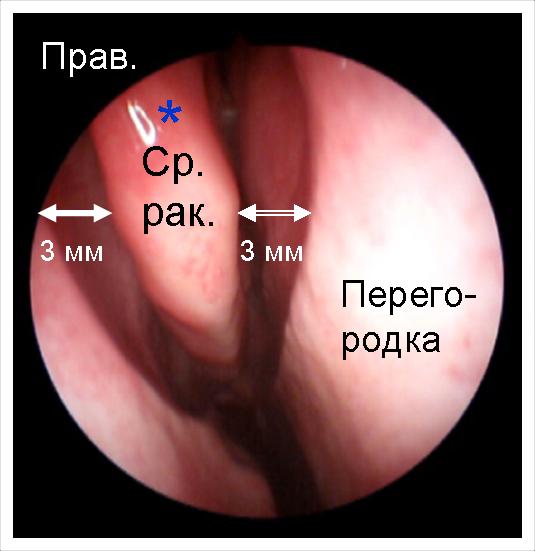
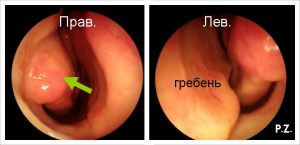
Ось так має виглядати область середньої носової раковини в нормі. Проміжок між середньою носовою раковиною і бічною стінкою носа в ідеалі повинен бути рівний 3 мм. Це простір необхідний для нормального відтоку слизу з соустя пазухи.
Проміжок між середньою раковиною і перегородкою також має дорівнювати 3 мм. Він називається нюховою щілиною, тому що саме тут знаходяться рецептори, які сприймають запахи.
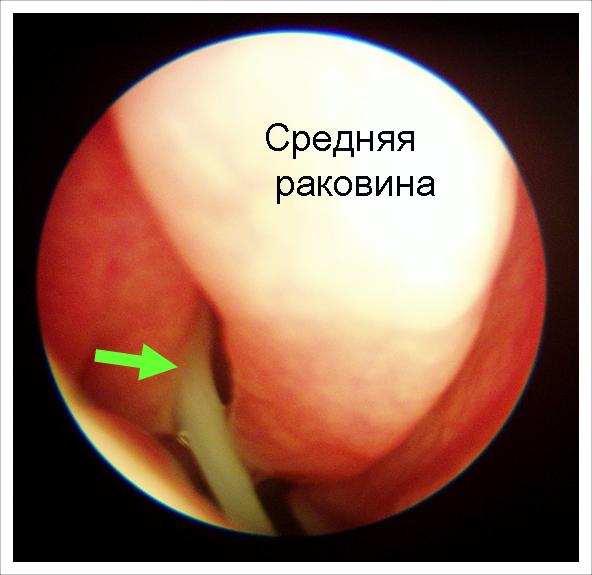
Анатомія середньої раковини в нормі. З соустя пазухи виділяється каламутне виділення. Відтік вільний. З таким гайморитом можна впоратися медикаментозно.
Прокол і дренування пазухи, а також інші інвазивні заходи не показані!
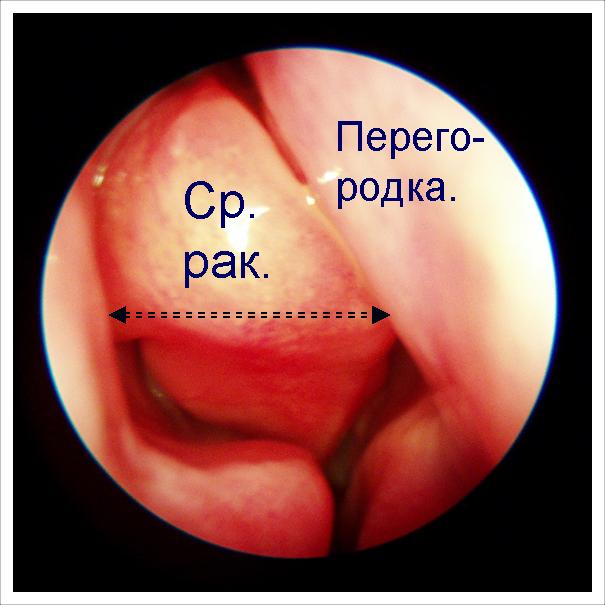
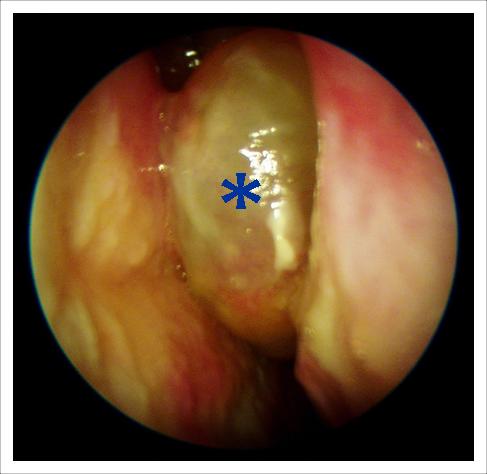
Гіпертрофована (збільшена) середня раковина. Вона має такі великі розміри, що заповнює весь простір між перегородкою і бічною стінкою.
Така раковина як пробка закриває відтік з соустя гайморової пазухи. У пацієнта хронічний гнійний гайморит.
Необхідне хірургічне лікування – часткова резекція середньої раковини. Це відновить відтік з пазухи та назавжди позбавить пацієнта від загострень гаймориту.
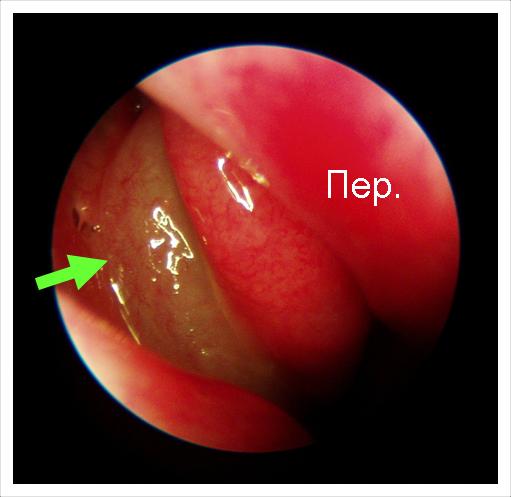
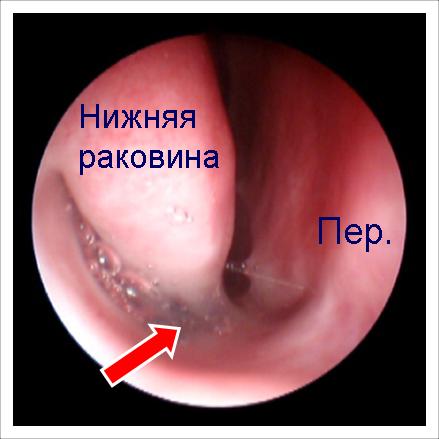
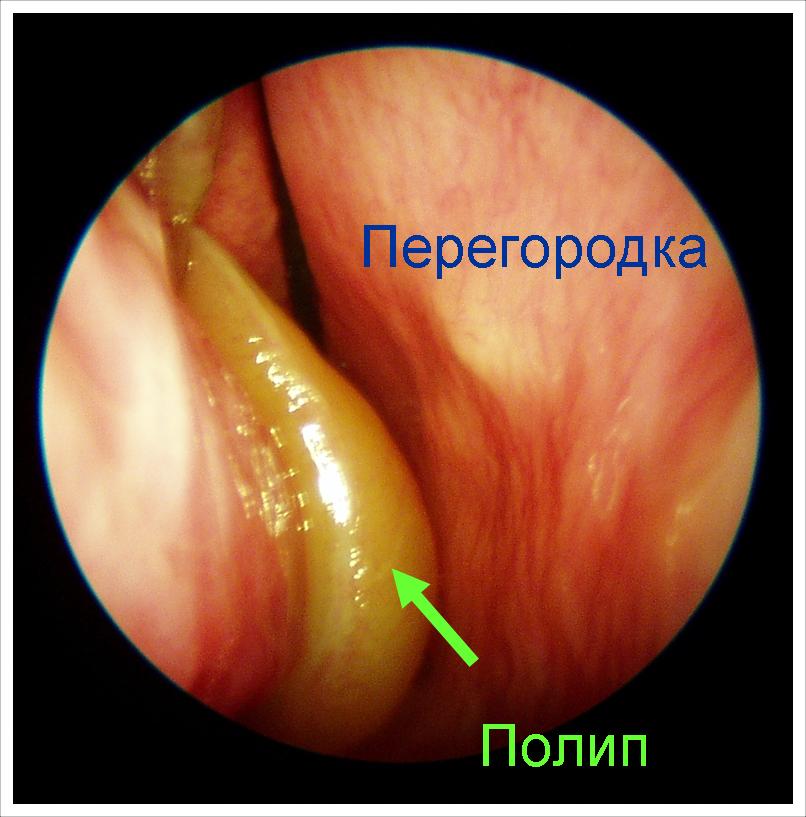
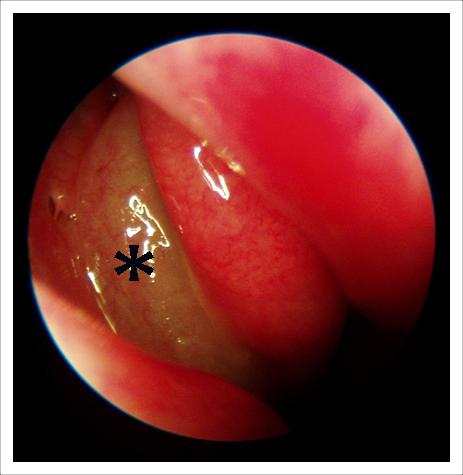
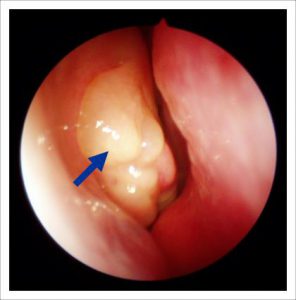
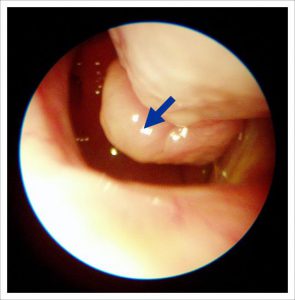
Крихітний поліп тільки показався з-під середньої раковини. Він теж закриває сполучення пазухи і провокує у даного пацієнта хронічний гайморит справа. Такий поліп можна побачити тільки за допомогою ендоскопа!
Для того, щоб позбавити людину від гаймориту необхідно хірургічне лікування – видалення поліпа.
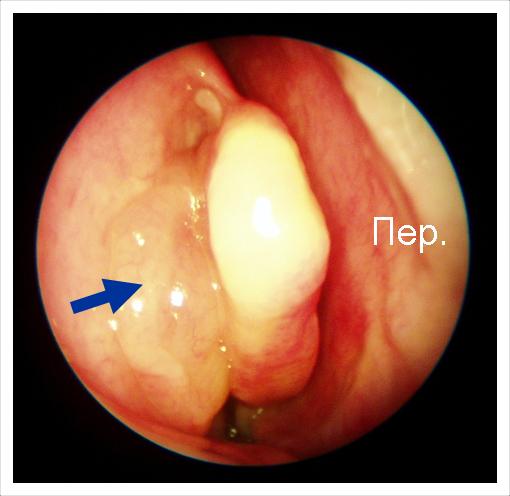
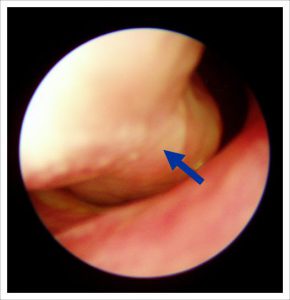
Аналогічна ситуація, більший поліп.
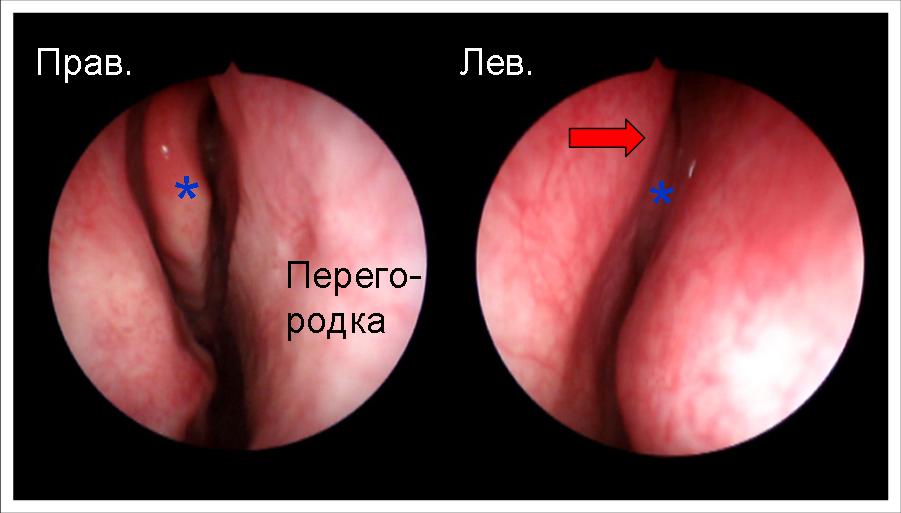
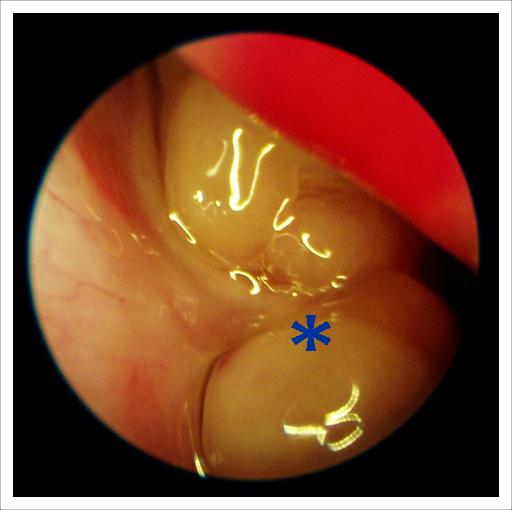
Зверніть увагу на фотографію. У цього пацієнта права половина носа без проблем, а з лівого є потовщення перегородки у верхньому відділі. Це потовщення (червона стрілка) притискає нормальну середню раковину (*) до бічної стінки. Виходить, що вона закриває відтік з соустя. Як результат – хронічний гайморит і фронтит зліва.
ЛІКУВАННЯ:
Історія питання.
Це дивно, але ще в кінці 19 століття німецький професор А. Оноду докладно дослідив і описав анатомію всіх придаткових пазух носа і їх вивідних соустій. Ще дивніше, що майже 2 століття ці знання нікому не знадобилися. У медицині міцно устоялися погляди, що якщо слизова оболонка в пазусі часто запалюється, значить винуватцем запалення є саме слизова оболонка і її необхідно повністю видалити. Вражаюча логіка, чи не так? Пацієнтам виконувалися так звані радикальні операції, при яких була вилучена вся запалена слизова оболонка до оголеної кістки. Згодом вона заміщалася функціонально неактивною рубцевої тканиною.
Всі гострі запальні процеси в пазухах лікувалися промиваннями по Проецу (знайомі багатьом під ім’ям “зозуля”) або проколами пазух з вимиванням гною і введенням антисептиків. Але то було 19 століття! Антибіотиків ще не придумали, тому лікарі намагалися як могли полегшити страждання хворого. У 50-х роках 20-го століття стало зрозуміло, що щось ми (лікарі) робимо неправильно.
З’являлися і накопичувалися нові знання у будові і функціонуванні пазух. Нові розробки в області оптики дозволили створити ширококутні ендоскопи малого діаметра, за допомогою яких стало можливим обстежити порожнину носа. Так зародився новий напрямок в ЛОР-хірургії, яке називається функціональна ендоскопічна хірургія носа і придаткових пазух. Основна ідея цього напряму – відновлення нормально відтоку слизу з пазух, що призводить до її самоочищення і одужання.
На жаль вітчизняна медицина виявилася найважчою на підйом! Тільки в 1991 році група професорів з СНД в кількості 10 чоловік була запрошена до Австрії в місто Грац для навчання основам ендоскопії. Серед них був мій шановний учитель професор Серафим Захарович Піскунов.
Дуже сумно, але і до цього дня в більшості лікувальних установ широко використовуються проколи і зозулі, проводяться радикальні операції. Процедури ці неприємні для пацієнта, а найголовніше далеко не завжди виліковують від синуситу!
Якщо в порожнині носа є будь-яке анатомічне порушення, що утрудняє природний відтік вмісту з пазухи, необхідне проведення малотравматичної ендоскопічної операції для його усунення. Ендоскопічний контроль дозволяє прицільно видалити перешкоду в зоні середньої раковини. Таким чином обсяг тканин, які видаляються дуже невеликий. Операція виконується, як правило під загальним знеболенням. Післяопераційний період переноситься досить легко, Загальний стан нагадує застуду. Повне відновлення після операції проходить протягом 1 тижня. Це дозволить повністю позбутися від захворювання і забути про сезонні загострення.
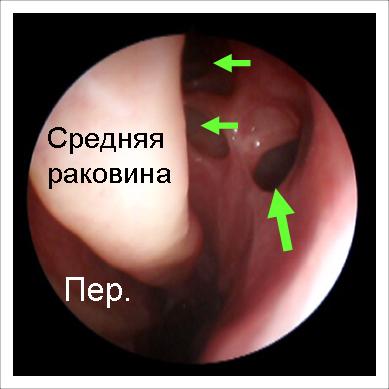
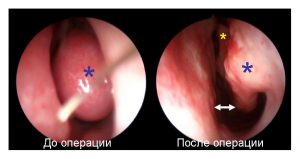
Ендоскопічна картина після операції. Під контролем оптики видалені кілька клітин ґратчастої кістки під середньою раковиною, що дозволило відкрити соустя запаленої гайморової пазухи (велика стрілка) та інших решіток (маленькі стрілки). Нові соустя широкі, гній з них не виділяється, пацієнт вилікуваний.
Якщо немає анатомічного блоку соустій, але у пацієнта присутній виражений больовий синдром і необхідно видалити гній з пазухи, ми застосовуємо ЯМІК-катетер. Це ефективна і безболісна альтернатива традиційному проколу. ЯМІК-катетер це розробка вчених ярославського медичного інституту. Він являє собою систему латексних трубочок і манжет, які дозволяють створити в порожнині носа негативний тиск і відкачати вміст всіх запалених пазух за допомогою звичайного шприца.
*** Використання матеріалів сайту тільки з дозволу автора і посиланням на першоджерело.